Cliniquement établie, cliniquement probable
AMS cliniquement établie ou cliniquement probable :
les deux niveaux de certitude du diagnostic
Le neurologue ne parle plus désormais d’’’AMS probable’’ ni d’’’AMS possible’’ mais d’’’AMS cliniquement établie’’ ou d’’’AMS cliniquement probable’’
Deux données de base conditionnent la possibilité d’un diagnostic d’AMS cliniquement établi :
- que la personne ait plus de 30 ans,
- qu’elle présente un signe de dysautonomie
En plus de ces problèmes de dysautonomie, le neurologue recherchera :
- un syndrome parkinsonien, c’est-à-dire dire un ralentissement, des signes de bradykinésie, des tremblements, de la raideur, des signes de parkinsonisme
- un syndrome cérébelleux, c’est-à-dire une altération de la coordination des mouvements, de la marche et de l’équilibre, des difficultés à parler (dysarthrie) .
- des signes cliniques supplémentaires, moteurs ou non-moteurs (voir le tableau n° 2)
- sur les clichés d’imagerie médicale IRM, des signes d’atrophie de certaines zones : le tronc cérébral (pédoncule cérébelleux moyen et pont), le cervelet notamment
La présence, simultanée ou non, de ces différents indices conditionnera le degré de certitude du diagnostic, comme l’indique le tableau 1 ci-dessous.
Tableau 1 : AMS « cliniquement établie » ou « cliniquement probable »
| AMS-P ou AMS-C selon les symptômes moteurs prédominants du tableau clinique | ||
| Caractéristiques basiques | Début sporadique chez un adulte (plus de 30 ans) | |
| AMS cliniquement établie | AMS cliniquement probable | |
| Caractéristiques cliniques basiques |
Dysautonomie : au moins un signe parmi les 3 ci-dessous : ET au moins un signe parmi les deux ci-dessous : |
Au moins 2 signes parmi les 3 signes ci-dessous : |
| Signes cliniques supplémentaires (moteurs ou non) | Au moins deux | Au moins un |
| Marqueur IRM | Au moins un | Non requis |
| Critères d’exclusion | Voir tableau n°3 | Voir tableau n°3 |
Tableau 2 : les signes cliniques supplémentaires
L’existence d’au moins deux signes cliniques supplémentaires conduit au diagnostic d’AMS cliniquement établie
L’existence d’un signe clinique supplémentaire à celui d’AMS cliniquement probable
| Signes cliniques supplémentaires | |
| Signes moteurs | Signes non moteurs |
|
● Progression motrice rapide, instabilité posturale modérée ou sévère, troubles sévères de la parole, dysphagie sévère dans les trois premières années. ● Déformations posturales ● Dystonie cranio-cervicale induite ou aggravée par la lévodopa en l'absence de dyskinésie des membres ● Signe de Babinski inexpliqué ● Tremblement postural ou cinétique myoclonique saccadé |
● Stridor ● Soupirs inspiratoires ● Mains et pieds décolorés et froids ● Dysfonction érectile (moins de 60 ans pour AMS cliniquement probable) ● Rires ou pleurs spasmodiques |
Tableau 3 : les signes d'exclusion
Dans cette recherche d’indices qui vont conduire à un diagnostic d’AMS « cliniquement établie » ou « cliniquement probable », le neurologue repère aussi des signes qui indiqueront qu’il ne peut pas s’agir d’une AMS et qui l’orienteront sur une autre piste.
|
Critères d’exclusion pour un diagnostic d’AMS « cliniquement établie » ou « cliniquement probable » ● Réponse bénéfique substantielle et persistante au traitement dopaminergique |
Glossaire
Ataxie
Liée notamment à une atteinte du cervelet, l’ataxie est une manifestation neurologique responsable d’une trouble de l’équilibre à la marche.
Elle se manifeste principalement par des troubles de la marche, de l'équilibre postural et de la station debout.
Babinski
Signe de Babinski
Le réflexe cutané plantaire ou réflexe de Babinski est un réflexe primitif que l'on recherche chez le bébé par la stimulation de la plante du pied. Normalement, ce réflexe disparaît vers l'âge de six mois environ. Sa présence au-delà de cet âge peut indiquer des troubles neurologiques.
Chez l'adulte sain, la réaction normale est plutôt de replier les orteils vers la plante du pied et non de les redresser vers la cheville .
Bradykinésie
Liée au syndrome parkinsonien, elle se manifeste par des mouvements ralentis ou raréfiés.
Des gestes simples, comme boutonner une chemise, sont difficiles, l’écriture devient plus petite, la voix monotone et plus basse.
Certains mouvements automatiques sont également touchés par cette bradykinésie : le malade cligne moins fréquemment des paupières, il avale moins souvent sa salive ce qui peut parfois donner l'impression fausse de «beaucoup de salive». Le visage est moins expressif et, pour cette raison, parfois qualifié de figé.
La principale différence qui existe entre akinésie et bradykinésie est que l'akinésie est une difficulté à démarrer le mouvement, tandis que la bradykinésie est une lenteur inégale des mouvements.
Cervelet
Le cervelet est le centre de l’équilibre et de la coordination des mouvements. Il joue un grand rôle dans l’adaptation des postures (syndrome cérébelleux statique) et dans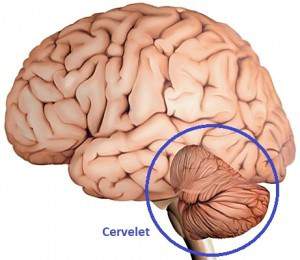 l’exécution des mouvements volontaires (syndrome cérébelleux cinétique). Il permet de maintenir et de moduler la force d’un geste, la longueur d’un pas, la courbure d’un mouvement, la durée d’une action de manière adaptée. C’est aussi une horloge interne qui marque le temps. Il informe le cerveau des adaptations à mettre en œuvre pour initier le mouvement, l’arrêter, le répéter ou en diminuer la vitesse. Il communique également avec les organes de la vision et de l’audition. Il intervient indirectement dans les fonctions d’apprentissage (processus cognitif) et de mémorisation.
l’exécution des mouvements volontaires (syndrome cérébelleux cinétique). Il permet de maintenir et de moduler la force d’un geste, la longueur d’un pas, la courbure d’un mouvement, la durée d’une action de manière adaptée. C’est aussi une horloge interne qui marque le temps. Il informe le cerveau des adaptations à mettre en œuvre pour initier le mouvement, l’arrêter, le répéter ou en diminuer la vitesse. Il communique également avec les organes de la vision et de l’audition. Il intervient indirectement dans les fonctions d’apprentissage (processus cognitif) et de mémorisation.
Voir aussi :
- syndrome cérébelleux
- dégénérescence olivo-ponto-cérébelleuse
Dysarthrie
Dysfonction oculomotrice
Cette altération des mouvements de l’œil, comme le nystagmus, mouvement d'oscillation involontaire et saccadé du globe oculaire causé par une perturbation de la coordination des muscles de l'œil, est l’un des symptômes retenus dans le diagnostic d’AMS « possible ».
Dyskinésie
Dysphagie
La dysphagie est un trouble de la déglutition, une sensation de gêne ou de blocage ressentie au moment de l'alimentation, lors du passage des aliments dans la bouche, le pharynx ou l'œsophage. La dysphagie est l’un des symptômes pris en compte dans le diagnostic d’AMS P « possible »
( lien sur la page diagnostic / AMS P possible)
Imagerie par Résonance Magnétique
L'imagerie par résonance magnétique (IRM) est une technique d'imagerie médicale permettant d'obtenir des vues en deux ou en trois dimensions de l'intérieur du corps de façon non invasive avec une résolution en contraste1 relativement élevée. En imagerie médicale, l'IRM est principalement dédiée à l'imagerie du système nerveux central (cerveau et moelle épinière), des muscles, du cœur et des tumeurs.
En savoir plus sur Wikipédia : Wikipédia
Sporadique
Stridor
Le stridor est un bruit aigu, continu, anormal, émis lors de la respiration, plutôt inspiratoire qu'expiratoire, dû à un passage anormal de l'air dans les voies aériennes supérieures, le plus souvent au niveau du larynx, parfois dans la trachée.
Syndrome cérébelleux
Un syndrome cérébelleux est un ensemble de symptômes liés à une lésion du cervelet et/ou des voies nerveuses en relation avec le cervelet.
Le cervelet est le centre de l’équilibre et de la coordination des mouvements. Il joue un grand rôle dans l’adaptation des postures (syndrome cérébelleux statique) et dans l’exécution des mouvements volontaires (syndrome cérébelleux cinétique). Il permet de maintenir et de moduler la force d’un geste, la longueur d’un pas, la courbure d’un mouvement, la durée d’une action de manière adaptée. C’est aussi une horloge interne qui marque le temps. Il informe le cerveau des adaptations à mettre en œuvre pour initier le mouvement, l’arrêter, le répéter ou en diminuer la vitesse. Il communique également avec les organes de la vision et de l’audition. Il intervient indirectement dans les fonctions d’apprentissage (processus cognitif) et de la mémorisation.
Les personnes atteintes souffrent généralement de troubles de l’équilibre, (démarche titubante), de troubles de la coordination des mouvements et de problèmes d’élocution (parole scandée, explosive et mal articulée). Marcher, exécuter un geste, écrire, parler… toutes ces actions exigent alors de gros efforts d’adaptation et de concentration, il en résulte donc une grande fatigabilité pour les patients.
De nombreuses maladies peuvent toucher le cervelet et provoquer des syndromes cérébelleux (par exemple la sclérose en plaques, la maladie de Parkinson, l’AMS, certaines maladies auto-immunes…).

Syndrome parkinsonien
- une akinésie : mouvements lents et rares, visage figé avec peu de clignements d'yeux ; réduction ou disparition du balancement des bras à la marche.
- une hypertonie (rigidité) ;
- un tremblement au repos : surtout aux extrémités des membres supérieurs, il disparaît pendant le sommeil et les mouvements volontaires.
L’association de ces 3 symptômes se traduit par des altérations de la marche, de la voix, de la parole, de l’écriture…
Tronc cérébral
Le tronc cérébral est un faisceau de tissus nerveux situé à la base de l'encéphale. Il relie le cerveau à la moelle épinière et transmet des messages entre les différentes parties du corps et l’encéphale.
Le tronc cérébral se compose de haut en bas :
- du mésencéphale (pédoncules cérébraux, tegmentum et tectum)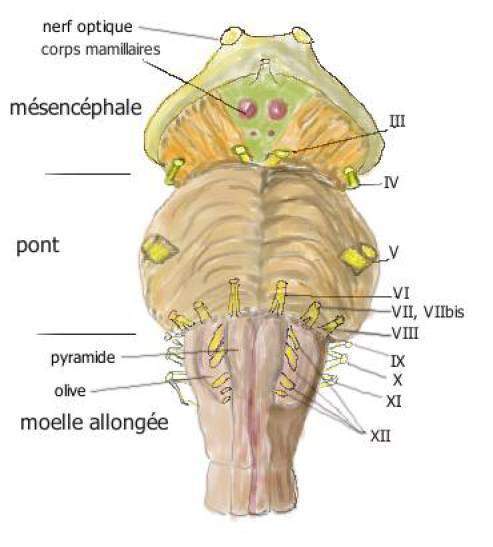
- du pont (ou protubérance) qui constitue la portion moyenne du tronc cérébral. Il comporte de nombreux noyaux de substance grise, appelés noyaux du pont.
- de la moelle allongée ou bulbe rachidien, partie inférieure du tronc cérébral, limitée en bas par la moelle épinière. Elle se compose notamment de deux cordons ventraux (ou pyramide) qui contrôlent la motricité et comporte, sur ses côtés les olives, expansions de la moelle allongée contenant de nombreux noyaux (substance grise).
Le tronc cérébral contrôle :
- la respiration
- la température du corps
- la pression artérielle
- la fréquence cardiaque
- la faim et la soif
Les nerfs crâniens émergent du tronc cérébral et contrôlent les sensations du visage, les mouvements des yeux, l’ouïe, la déglutition, le goût et la parole.
